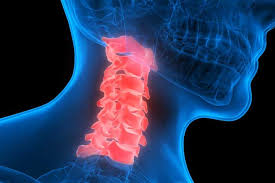
تخریب دیسک مهرههای ستون فقرات
تخریب دیسک بین مهره های ستون فقرات در واقع یک بیماری نیست، بلکه یک روند طبیعی است که با افزایش سن رخ می دهد.دیسک ها اجزایی نرم هستند و در فاصله بین مهره های ستون فقرات قرار دارند.این دیسک ها به عنوان ضربه گیر ستون فقرات عمل می کنند و باعث می شوند ستون فقرات خم شود و بچرخد.تخریب دیسک ها می تواند در هر قسمتی از ستون فقرات رخ دهد، اما بیشتر در دیسک های کمر و گردن بروز می کند.
تغییرات و تخریب دیسک ها باعث بروز مشکلات زیر می شود:
- درد گردن و پشت
- استئوآرتریت؛ از بین رفتن غضروف مفاصل
- فتق دیسک؛ برآمدگی و بیرون زدن و یا پارگی دیسک بین مهره ها
- تنگ شدن کانال نخاع: مجرایی در ستون فقرات که نخاع درون آن قرار دارد.
این مشکلات باعث وارد آمدن فشار روی نخاع و اعصاب می شوند. در نتیجه باعث بروز درد می گردد و عملکرد اعصاب را تحت تأثیر قرار می دهد.
با افزایش سن، دیسک های بین مهره های ستون فقرات از بین می روند.
علل تخریب دیسک ها عبارتند از:
- کاهش مایعات در دیسک ها: این حالت، توانایی دیسک را به عنوان ضربه گیر کم می کند و انعطاف پذیری آن را کاهش می دهد. کاهش مایعات هم چنین باعث نازک شدن دیسک می شود و فاصله بین مهره ها را کم می کند.محل بروز درد بستگی به محل دیسک تخریب شده دارد، مثلا تخریب دیسک گردن باعث بروز درد در ناحیه گردن و دست می شود. در حالیکه تخریب دیسک کمر باعث بروز درد در قسمت پشت، کمر، باسن و یا پاها می شود
- پارگی یا ترک خوردگی کوچک در لایه بیرونی دیسک (کپسول دیسک): ماده ژله ای داخل دیسک در اثر پارگی یا ترک خوردن کپسول دیسک، بیرون می زند و باعث برآمدگی، سوراخ شدن و یا تکه تکه شدن دیسک می شود.این مشکلات بیشتر در افرادی که سیگار می کشند و یا کارهای بدنی سنگین (مثل بلند کردن مکرر اجسام سنگین) انجام می دهند، دیده می شود.افراد چاق نیز بیشتر دچار تخریب دیسک بین مهره ای می شوند.
یک آسیب ناگهانی (مثل افتادن از بلندی) که باعث فتق دیسک می شود، می تواند روند تخریب دیسک را نیز شروع کند.
هنگامی که با تخریب دیسک، فضای بین مهره ها کمتر می شود، بالشتک بین آن ها کمتر شده و ثبات و استواری ستون فقرات کاهی می یابد. در این حالت، یک برآمدگی استخوانی به نام خار استخوانی تشکیل می شود.
خارهای استخوانی روی ریشه اعصاب ستون فقرات یا نخاع فشار وارد می کنند و باعث بروز درد و عملکرد نامناسب اعصاب می شوند.
تخریب دیسک بین مهره ای باعث درد پشت و گردن می شود، البته این درد در افراد مختلف فرق می کند. بسیاری از افراد دردی ندارند، در حالی که برخی افراد با همان میزان تخریب دیسک، درد شدیدی دارند.محل بروز درد بستگی به محل دیسک تخریب شده دارد، مثلا تخریب دیسک گردن باعث بروز درد در ناحیه گردن و دست می شود. در حالیکه تخریب دیسک کمر باعث بروز درد در قسمت پشت، کمر، باسن و یا پاها می شود.این درد اغلب با حرکت بدنی مثل خم شدن و یا چرخیدن کمر یا گردن، بدتر می شود.
این درد می تواند بعد از یک حادثه بزرگ (مثل تصادف رانندگی)، یک حادثه کوچک (مثل افتادن از یک ارتفاع کم) و یا یک حرکت عادی (مثل خم شدن برای بلند کردن جسمی از روی زمین) شروع شود.
همچنین می تواند به تدریج و بدون علت مشخص شروع شود و با گذشت زمان بدتر گردد.
تشخیص
پزشک می تواند با بررسی وضعیت سلامتی فرد و معاینه بدنی، تخریب دیسک بین مهره ای را تشخیص دهد.پزشک درباره علائم، آسیب ها، بیماری ها، درمان های قبلی پزشکی، عادات زندگی و فعالیت های شما که باعث درد گردن، دست ها، کمر، پشت، باسن و یا پاها می شود، از شما سوالاتی می پرسد.
در طی معاینه بدنی، پزشک کارهای زیر را انجام می دهد:
- ناحیه مورد نظر را از نظر میزان حرکت و دردی که در اثر حرکت ایجاد می شود، بررسی می کند.
- نواحی درد و هر گونه تغییرات مربوط به اعصاب را جستجو می کند مثل بی حسی، گزگز، احساس ضعف در ناحیه مورد نظر و یا تغییر رفلکس ها.
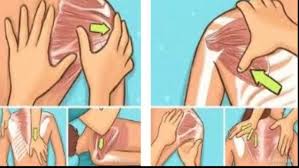
فیزیوتراپی و ورزش برای تقویت و کشش کمر و پشت اغلب توصیه می شود و در برخی موارد عمل جراحی برای دیسک خراب شده مورد نیاز است
- سایر مشکلات را بررسی می کند، مثل شکستگی، تومور و عفونت.
اگر معاینه بدنی، هیچ علامتی از یک مشکل جدی را نشان نداد، پزشک از آزمایشات تصویربرداری مثل اشعه ایکس استفاده می کند.
درمان
برای کاهش درد، کیسه یخ و یا کیسه آب گرم روی محل مورد نظر قرار دهید (هر کدام بهتر بود) و از داروهای مسکن مثل استامینوفن و بروفن استفاده کنید.اگر نیاز به داروهای مسکن قوی تری داشتید، باید پزشک برای شما بنویسد.
اگر تخریب دیسک باعث بروز مشکلات دیگری مانند استئوآرتریت، فتق دیسک و یا تنگی کانال نخاع شود، درمان ها بیشتری مورد نیاز است.
فیزیوتراپی و ورزش برای تقویت و کشش کمر و پشت اغلب توصیه می شود و در برخی موارد عمل جراحی مورد نیاز است.
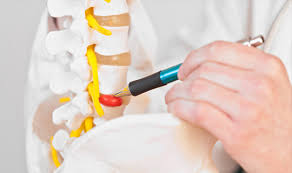
در طی این عمل جراحی، دیسک تخریب شده از بدن خارج می شود.
به ندرت، یک دیسک مصنوعی به جای دیسک برداشته شده، در بدن کار گذاشته می شود.